O 2º Congresso Internacional Huntington se mostrou original e efetivo em trazer novidades e grandes nomes internacionais da medicina reprodutiva para discutir o presente e futuro da reprodução humana e trocar experiências. Não pude acompanhar os dois dias de atividades, pois estava cobrindo outro evento, também muito interessante.
Assim mesmo, com um único dia de programação que presenciei, tive que selecionar os assuntos para que esta cobertura não fosse muito longa.
A sobrevivência do embrião pós biópsia
Após a biópsia, a sobrevivência do embrião a este processo invasivo é uma preocupação de todos. Inclusive temos um vídeo publicado sobre esta questão que está entre as perguntas que frequentemente recebemos de pacientes e especialistas.
A retirada de células do embrião para o estudo genético, inicialmente era realizada no terceiro dia do seu desenvolvimento. Gradativamente as clínicas têm optado em realizar o procedimento quando o embrião alcança o estágio de blastocisto (dia 5 ou 6 de desenvolvimento), por diversas razões que potencializam a assertividade do tratamento de Fertilização In Vitro (FIV).
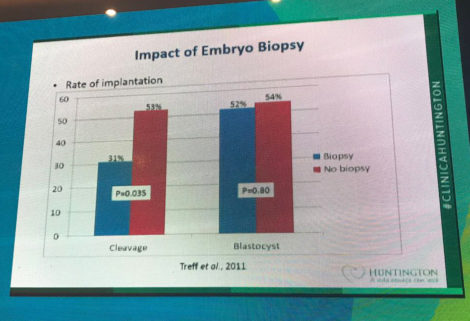
Entre as vantagens da biópsia em blastocisto, a sobrevivência após a biópsia é marcante, como vemos no slide a seguir apresentado por Dra Joyce Fioravanti em sua aula sobre o futuro da seleção embrionária. Não existe diferença estatisticamente relevante quando a biópsia é realizada em blastocisto, no entanto, o mesmo não acontece quando a biópsia ocorre em dia 3:
A seleção embrionária é mais precisa com o apoio das diversas técnicas atuais, como as que monitoram o seu ritmo de desenvolvimento (time-lapse), assim como os estudos genéticos que permitem identificar os que estão cromossomicamente normais (PGS). E a evolução continua, como recentemente acompanhamos com a publicação do estudo realizado em camundongos, que identificou uma “faísca” de zinco que pode chegar a indicar os óvulos fecundados mais saudáveis. Uma outra ferramenta que talvez um dia poderá ser utilizada para identificar o embrião com mais chances de gerar um bebê saudável:
A seleção embrionária é um dos pontos fundamentais para o sucesso da FIV, o que nos leva ao segundo assunto altamente relevante e objeto de todos os encontros entre especialistas de reprodução humana, de médicos a embriologistas:
Mosaicismo embrionário
O mosaicismo embrionário, que é a presença de células euploides (cromossomicamente normais) e aneuploides (cromossomicamente anormais) em um único embrião, começou a ser identificado com mais precisão com a técnicas NGS (next generation sequencing) no screening genético do embrião (PGS).
Porém, como amplamente discutido no congresso PGDIS, onde o foco é o diagnóstico genético do embrião, ainda existe um caminho para superar as contradições de interpretação sobre os casos de mosaicismo, que podem ser confundidos com artefatos e mais comum quando o processo laboratorial não é extremamente rigoroso.
Estão em andamento diversos estudos sobre o que realmente é mosaicismo e sua possível interferência na saúde do bebê. Até o momento vários estudos, entre eles inclusive estudos realizados pela Igenomix, coincidem que a incidência de mosaicismo não é tão alta quanto alguns acreditavam. Dr Nathan Treff comentou o tema apresentando o estudo de Capalbo:

Além disso, Nathan expos mais uma vez que a porcentagem real de mosaicismo não supera os 6%. E, na Igenomix são essas as porcentagens que encontramos, fizemos uma retrospectiva nas nossas análises com CGH-array x NGS e o que encontramos foi realmente essa porcentagem. Temos que pensar que há mosaicismo placentário e mosaicismo fetal e que essas taxas, podem ainda ser menores se pensarmos apenas no feto, rodando apenas 2%.
Nathan, no 1º dia do congresso explicou as diferenças das técnicas e a importância de ter um produto bom para analisar. Dessa forma, a incidência de falsos resultados pode vir a diminuir drasticamente.
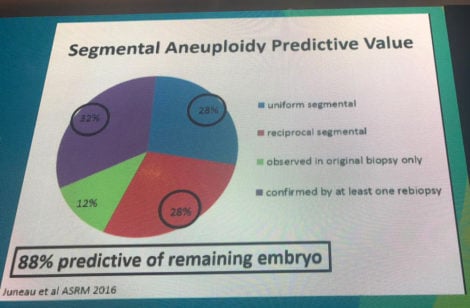
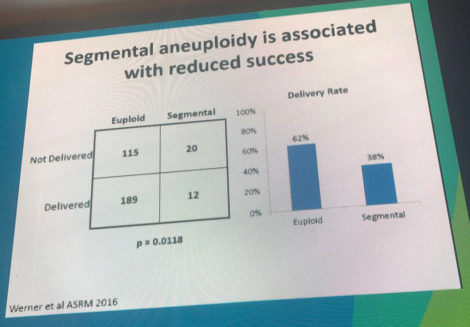
Por enquanto, nenhum screening de embrião pode confirmar sem margem de erro o impacto do mosaicismo na saúde do bebê, porém o acompanhamento para confirmar o diagnóstico dos estudos é alto e a probabilidade de sucesso da gravidez com embriões mosaico é mais baixa, conforme recorda Dr Nathan com os slides a seguir:

Fatores endometriais de fertilidade
Mudando o foco do embrião ao endométrio, Prof. Carlos Simón, nos recorda a baixa eficiência reprodutiva do ser humano, que justamente pela complexidade de uma fertilidade estabelecida por ciclos ovulatórios, se diferencia por exemplo dos roedores, que têm 95% de chances de sucesso em FIV, enquanto os humanos apenas 35% em uma FIV simples e 52%, em FIV + PGS, onde os embriões são cromossomicamente normais.
Dr. Simón acredita que uma grande margem da evolução para aumentar a efetividade dos tratamentos de reprodução humana está totalmente ligada ao fator endometrial, que pode interferir na fertilidade feminina de várias formas, e comentou os atuais projetos de pesquisa que estamos realizando para identificar e corrigir estes fatores:
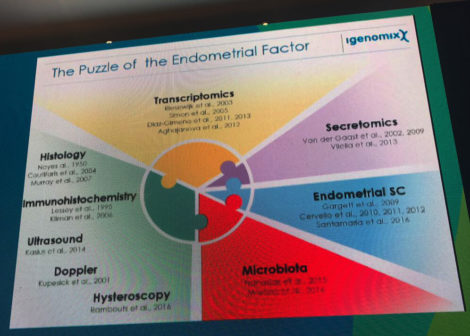
Um dos fatores apresentados totalmente inovador é a microbiota endometrial, ou seja, a população de bactérias que habita o endométrio, que até pouco tempo se considerava um ambiente estéril. Por sua relevância, vamos produzir um conteúdo exclusivo com este tema, portanto, acompanhe nossas notícias!
Além disso, Dr Simón relembrou a importância da personalização do endométrio para cada paciente e ressaltou que mais que medicação, dosagem, ou espessura o que mais importa neste momento é o “Time” o tempo de ação da progesterona sobre o endométrio possibilitando encontrar o momento ideal da janela de implantação.
Como personalizar o prognóstico de fertilidade da paciente
Quando as pacientes perguntam quais são suas chances de engravidar, em geral os especialistas se baseiam apenas na idade materna para responder. Como complemento dão pequenos alertas de outros fatores que podem reduzir a eficácia, como por exemplo:
– Fumar, que não apenas pode ser a causa da infertilidade, mas também pode reduzir as chances de sucesso do tratamento.
– Índice de Massa Corporal (IMC), que quando muito abaixo ou muito acima do normal afeta os resultados da FIV, bem como os riscos da gestação.
– Reserva ovariana, que idenpendente da idade, exerce uma alta influência no prognóstico.
Dr Antonio La Marca centrou sua aula no último ponto, a reserva ovariana, e demonstrou que, apesar da idade materna ser um fator altamente relevante, pacientes jovens com uma reserva ovariana baixa, tanto são pacientes com risco aumentado de alterações cromossômicas, quanto possuem chances de gravidez mais reduzidas na FIV:




